La mujer de 48 años, que trabaja como gerente administrativa en una organización sin fines de lucro, puede recibir atención de emergencia por un paquete limitado de beneficios que el estado pone a disposición de los inmigrantes sin papeles.
También ha podido tener sus mamografías, radiografías y análisis de sangre en clínicas que cobran en base a los ingresos del paciente. Sin embargo, conseguir citas lleva mucho tiempo y a menudo están lejos de su casa. “Es muy frustrante, porque tienes que tener tiempo para ir, y no puedes simplemente perder un día de trabajo”, dijo Milagro, quien pidió que no se publicara su apellido por temor a las autoridades de inmigración.
Milagro y su esposo se encuentran entre los más de 700,000 inmigrantes de entre 26 y 49 años que se espera que califiquen para el seguro de salud completo a partir del 1 de enero.
Ese día, California dará el paso final para abrir Medi-Cal, el programa de atención médica del estado para residentes con bajos ingresos, a todos los que cumplan con los requisitos de elegibilidad, independientemente de su estatus migratorio.
Como he informado con frecuencia, obtener atención de calidad a través de Medi-Cal puede ser un desafío. Pero esta población —a menudo sostén económico del hogar que no puede permitirse enfermar— podría obtener un acceso mucho mejor a servicios como atención primaria y especializada, chequeos dentales de rutina, medicamentos recetados, atención hospitalaria, análisis, pruebas de imagen, y servicios de salud mental.
Los nuevos inscritos se sumarán a más de 655,000 niños, adultos jóvenes de hasta 25 años y que ya se han registrado en Medi-Cal a través de expansiones anteriores para residentes sin papeles, según los datos más recientes del Departamento de Servicios de Atención Médica del estado.
Defensores de inmigrantes indican que las personas sin seguro médico generalmente . “Esto cambiará la vida de las personas que ahora podrán hacerse chequeos regulares, análisis, saber si pueden tener diabetes o hipertensión”, dijo Sarah Dar, directora de políticas en la oficina de Los Ángeles del California Immigrant Policy Center.
Milagro dice que está emocionada. “Nunca tuve chequeos regulares cuando era más joven”, dice. “Ahora, soy más consciente de que necesito cuidar de mi salud”.
Extender la cobertura completa de Medi-Cal a individuos elegibles de entre 26 y 49 años, independientemente de su estatus migratorio, $1.4 mil millones en los primeros seis meses y $3.4 mil millones al año con la implementación completa.
La de poco más de 700,000 nuevos inscritos se basa en el número de personas en el grupo de edad que ya están registradas para un conjunto más pequeño de beneficios, conocidos como Medi-Cal de “alcance limitado”, una de ellas, Milagro. Este grupo se transferirá automáticamente al Medi-Cal completo el 1 de enero.
El estado ha comenzado a enviar avisos informándoles de los beneficios ampliados y dirigiéndolos a elegir un plan de salud de Medi-Cal, a menos que vivan en un condado que solo tenga un plan.
Será más difícil llegar a los inmigrantes restantes en el grupo de 26 a 49 años cubiertos por esta expansión, ya que el estado no sabe quiénes son, dónde están ni cuántos son. Defensores de pacientes, grupos comunitarios y oficinas de bienestar de los condados enfrentan varios obstáculos: barreras de idioma, desconfianza en las agencias gubernamentales y el temor de que inscribirse en beneficios públicos pueda poner en peligro las posibilidades de obtener la tarjeta de residencia (green card).
Un desafío es convencer a los inmigrantes de que estar en Medi-Cal es poco probable que afecte su futuro estatus migratorio bajo la llamada .
Defensores señalan que California de todos modos no comparte la información de los inscritos con las autoridades federales de inmigración. Pero el fuerte sentimiento anti inmigrante que fue tan fuerte durante la administración Trump, y persiste mientras la nación se prepara para las elecciones de 2024, “envió un mensaje a estas comunidades de que deberían vivir en las sombras y de que no merecen beneficios”, explicó Dar.
Incluso será difícil encontrar a aquellos que ya están en la versión limitada de Medi-Cal si su información de contacto no está actualizada. Y podrían no ser incluso conscientes de que formaban parte de Medi-Cal. Si, por ejemplo, tuvieron una crisis de salud, los llevaron a la sala de emergencias y simplemente se les pidió que firmaran algunos documentos para cubrir su tratamiento, podrían no entender lo que significa recibir un correo de Medi-Cal.
Y algunos pueden temer cualquier contacto con el gobierno.
Lena Silver, directora de políticas y defensa administrativa en Neighborhood Legal Services of Los Angeles County, dijo que condujo una sesión de capacitación donde una mujer que trabaja con jornaleros dijo que muchos tenían miedo de abrir los sobres que habían recibido.
El Departamento de Servicios de Atención Médica está liderando una campaña de divulgación en 19 idiomas que incluye anuncios en radio, televisión y redes sociales.
Lo que potencialmente complica las cosas es el hecho de que la expansión de los beneficios de salud a este último (y más grande) grupo de inmigrantes coincide con la llamada cancelación de Medi-Cal, en la que más de 900,000 beneficiarios, hasta ahora, han sido eliminados del programa, principalmente debido a trámites incompletos, al expirar las exenciones por la pandemia.
Los inmigrantes con Medi-Cal limitado también deben demostrar que continúan siendo elegibles en base a sus ingresos, para evitar ser eliminados en el proceso de cancelación, lo que también puede resultar confuso cuando dicha solicitud se suma al aviso que les informa sobre sus nuevos beneficios recién ampliados.
Si tú mismo eres indocumentado, o un amigo o un ser querido, hay recursos disponibles para ayudar a navegar el proceso de inscripción en Medi-Cal. en el sitio web del Departamento de Servicios de Atención Médica () explica la expansión y tiene en varios idiomas detallando los nuevos beneficios.
Si necesitas ayuda para inscribirte en un plan de Medi-Cal o llenar formularios para demostrar tu elegibilidad, prueba con Health Consumer Alliance ( o 1-888-804-3536).
Las clínicas comunitarias también son buenas fuentes, al igual que las que administran Medi-Cal.
Brenda, residente del condado de Los Ángeles de 33 años que también pidió que no se publicara su apellido porque no tiene papeles, dijo que será “una gran bendición” obtener beneficios completos de Medi-Cal.
Brenda llegó desde México cuando era niña y ha tenido que pagar la mayoría de sus necesidades de atención médica de su propio bolsillo. Rara vez va al médico, no ha visto a un dentista en tres años a pesar de los dolores de muelas, y ha usado los mismos anteojos por cinco años.
En enero, planea hacerse una prueba de detección de cáncer de mama y diabetes, que es frecuente en su familia. Y dijo: “definitivamente quiero arreglar mis dientes. Siempre he querido una sonrisa Colgate”.
Esta historia fue producida por , que publica , un servicio editorialmente independiente de la .
Ñî¹óåú´«Ã½Ò•îl Health News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF—an independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/insurance/a-partir-del-1-de-enero-todos-los-inmigrantes-en-california-pueden-calificar-para-medi-cal-mas-alla-de-su-estatus-legal/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1790797&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Uno de esos enfatiza la atención de salud, mostrando a Bloomberg como un demócrata moderado con experiencia en obtener resultados. El anuncio enumera una impresionante lista de estadísticas y logros.
“El alcalde Bloomberg ayudó a reducir el número de personas sin seguro en un 40%, cubriendo a 700,000 neoyorquinos más”, dice una enfermera que aparece en el comercial. “La esperanza de vida aumentó. Ayudó a ampliar la cobertura de salud para 200,000 niños más y mejoró la atención pediátrica. Las tasas de mortalidad infantil cayeron a mínimos históricos. Y, como alcalde, Mike Bloomberg siempre defendió la salud reproductiva de las mujeres”.
Pero, ¿son precisos esos números? Y si lo son, ¿cuánto del crédito merece Bloomberg? Lo más importante: ¿qué puede decirnos su récord sobre cómo podría abordar la atención médica desde la Casa Blanca?
El récord de Nueva York
La campaña de Bloomberg dirige a estimaciones independientes de la Oficina del Censo, que monitoreó las tasas de personas sin seguro de la ciudad de Nueva York durante el tiempo en el que Bloomberg fue alcalde: 11 años, entre 2002 y 2013.
Fue así. La población no asegurada de la ciudad cayó de 1.8 millones en 2001 a 1.05 millones en 2013. La esperanza de vida aumentó. Y el número de niños sin cobertura bajó de unos 270,000 a 67,900.
Los datos del Departamento de Salud de la ciudad sugieren que la tasa de mortalidad infantil también disminuyó sustancialmente: de 6.1 muertes por cada 1,000 nacidos vivos en 2001 a 4.6 muertes en 2013. Esa disminución fue anterior a las tendencias nacionales. Durante el mismo período, la tasa nacional de mortalidad infantil disminuyó de 6,85 por cada 1.000 nacidos vivos a 5,86.
La campaña de Bloomberg señaló los esfuerzos locales que promovió el entonces alcalde, por ejemplo, ofreciendo ayuda para que las personas sin seguro encontraran cobertura, promoviendo visitas domiciliarias para recién nacidos, y un programa financiado por la ciudad para combatir la mortalidad infantil.
Sin embargo, algunos cuestionan si éstos fueron logros significativos, y si todos son atribuibles a Bloomberg.
“Cada cosa, los 700,000 y los 200,000, todo eso, está directamente relacionado con los cambios en las políticas estatales”, dijo Elisabeth Benjamin, vicepresidenta de iniciativas de salud de Community Service Society, un grupo de defensa contra la pobreza en la ciudad de Nueva York.
Específicamente, Benjamin señaló los esfuerzos del entonces gobernador, Eliot Spitzer, por ampliar la elegibilidad para el Programa de Seguro de Salud Infantil (CHIP). Según Benjamin, eso fue lo que impulsó la mayoría del aumento.
El estado también amplió la elegibilidad para Medicaid, lo que ayudó a más adultos a obtener cobertura durante la administración de Bloomberg, señaló Sherry Glied, economista de salud y decana de la Universidad de Nueva York.
Glied le dio más crédito a Bloomberg que Benjamin, citando los esfuerzos de la ciudad para dar a conocer el programa e inscribir a la gente: “La ciudad no lo podría haberlo logrado sin el estado, pero la ciudad jugó un papel importante”, dijo Glied.
En cuanto a la esperanza de vida, es algo más complicado. Por ejemplo, Bloomberg ganó la atención nacional por los esfuerzos para restringir el tabaco y las gaseosas. Pero aunque se esperaba que las personas vivieran más tiempo bajo el mandato de Bloomberg, no está claro que el cambio haya tenido algo que ver con su trabajo en cobertura o salud pública.
Glied observó Glied que, por un lado, hubo una afluencia particularmente grande de personas que se mudaron a la ciudad de Nueva York durante ese tiempo. Para empezar, muchos de ellos eran más saludables. Y, en general, es metodológicamente difícil descubrir por qué mejoraron los resultados de salud de las personas.
Entonces, los números que Bloomberg señala son correctos. Pero es difícil decir cuánta responsabilidad tuvo por esas mejoras y cuánto se debió a factores externos.
El papel del candidato
¿Qué significa todo esto al observar la campaña 2020 de Bloomberg?
Su agenda de atención médica lo ubica firmemente entre el ala moderada de los demócratas. Habla sobre construir a partir de la Ley de Cuidado de Salud a Bajo Precio (ACA), ampliando los subsidios para las personas que compran seguros privados y limitando lo que pagarán de su bolsillo. También de una opción de seguro de salud público, administrado por el gobierno.
Bloomberg ha dicho que actuaría para eliminar las cuentas médicas sorpresa y empoderar a Medicare, el seguro de los estadounidenses mayores, para bajar los precios de los medicamentos.
Ese plan no es muy diferente de los presentados por el ex vicepresidente Joe Biden o el ex alcalde de South Bend, Indiana, Pete Buttigieg. Pero Bloomberg sugiere que su récord en Nueva York le otorga mejores credenciales para alcanzar esas metas.
“Está señalando su historial como alcalde, donde hizo de la atención médica una prioridad, como evidencia de que es un tema importante para él”, dijo Sara Collins, vicepresidenta del Commonwealth Fund en Nueva York.
¿Se podría reproducir ese récord en la Casa Blanca? Es difícil hacer una comparación porque las circunstancias serían dramáticamente diferentes.
Como alcalde, Bloomberg trabajó en un contexto en el que los legisladores estatales también querían ampliar la cobertura y otorgaron los recursos para promover ese esfuerzo. Esa no es una apuesta segura en Washington, donde ACA se ha mantenido como un saco de arena político para los republicanos, un partido que, según analistas, tiene buenas posibilidades de mantener el Senado en 2020.
Sin embargo, hay otras áreas a considerar. En Nueva York, Bloomberg ganó la atención nacional por los esfuerzos para reducir el tabaquismo, abordar la diabetes y reforzar el acceso a la salud reproductiva. Esas son áreas donde la influencia de un presidente puede pesar mucho.
“Su historial sugiere que ve a la salud pública (tabaco, sal, calorías) como un componente bastante significativo de la salud de las personas, y también como un espacio para que el gobierno tome medidas”, dijo Collins . “No es difícil imaginar la posición que tomaría sobre Juul”.
Ñî¹óåú´«Ã½Ò•îl Health News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF—an independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-care-costs/bloomberg-y-atencion-medica-traducir-su-historial-como-alcalde-a-nivel-nacional/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1044627&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Si Powers viviera al otro lado del río Mississippi, en Illinois, habría calificado para Medicaid, el programa de seguro de salud federal y estatal para residentes de bajos ingresos que 36 estados y el Distrito de Columbia decidieron ampliar en virtud de la Ley de Cuidado de Salud a Bajo Precio (ACA). Pero los políticos de Missouri decidieron no expandirlo, una elección que algunos grupos están tratando de revertir al obtener firmas para poner la opción en la boleta electoral de 2020.
La situación de Powers refleja un giro extraño en la forma en que se implementa la ley de atención médica: las fronteras estatales se han convertido en líneas divisorias arbitrarias entre los que tienen y los que no tienen Medicaid, y los estadounidenses con problemas financieros similares enfrentan destinos de salud muy diferentes. Esto afecta todo, desde si las enfermedades se detectan temprano hasta si las personas pueden mantenerse lo suficientemente bien como para trabajar.
No se suponía que fuera así. ACA, aprobada en 2010, recomendó extender Medicaid a todos los estadounidenses que ganaran hasta el 138% del nivel federal de pobreza, alrededor de $17,000 anuales para un individuo. Pero en 2012, la Corte Suprema de los Estados Unidos habilitó a los estados para que pudieran elegir si expandir Medicaid o no. Illinois lo hizo, sumando a más de 650,000 beneficiarios. Missouri no, y hoy unos 200,000 de sus residentes están como Powers, atrapados en esta brecha geográfica.
Powers pensó brevemente en mudarse a otro estado, solo para poder tener Medicaid. “Pero te preguntas: ¿a dónde ir? ¿Qué hacer?”, dijo Powers, quien tenía poco más de 60 años cuando fue diagnosticada.
Un estudio reciente de la Universidad de Michigan encontró que la expansión de Medicaid redujo sustancialmente las tasas de mortalidad entre 2014 y 2017. Los investigadores dijeron que Illinois evitó 345 muertes anuales, mientras que Missouri tuvo 194 muertes adicionales cada año. Las mismas tendencias se registraron en otros estados fronterizos como Kentucky (expandió Medicaid) y Tennessee (no), Nuevo México (sí) y Texas (no).
La doctora , codirectora del Centro de Política y Economía de la Salud de la Universidad de Washington en St. Louis, dijo que los proveedores de atención médica en su ciudad fronteriza ven cómo las diferencias de cobertura afectan a las personas. Dijo que, al tratar a pacientes de Medicaid de Illinois, los médicos saben que los procedimientos, equipos y medicamentos probablemente estarán cubiertos. Con los habitantes de Missouri que no tienen seguro, deben considerar si los pacientes pueden pagar incluso medicamentos de seguimiento después de un ataque cardíaco.
No obstante, la expansión de Medicaid enfrenta una oposición significativa en Missouri, un estado rojo liderado por un gobernador republicano con supermayorías republicanas en ambas cámaras legislativas.
, director de responsabilidad gubernamental para el Show-Me Institute, un grupo de expertos de libre mercado de Missouri, dijo que ofrecer Medicaid a personas con ingresos superiores al nivel de pobreza agotaría los recursos de los pobres desatendidos del estado y elevaría los costos de los contribuyentes. Aunque el gobierno federal paga el 90% del costo de la cobertura de la expansión, dijo, los habitantes de Missouri contribuyen a eso a través de sus impuestos federales. Medicaid ya representa aproximadamente un tercio del presupuesto del estado, lo que, según él, ejerce presión sobre otras prioridades, como la educación.
“Missouri y otros estados necesitan pensar si son un gobierno que brinda atención médica o un proveedor de atención médica que a veces gobierna”, dijo.
Una historia de Missouri
Powers, quien es ministra en el suburbio de Hazelwood, en St. Louis, solía obtener seguro de salud a través del trabajo de su esposo vendiendo madera y hardware. Después que quedó discapacitado en 2009, su cobertura continuó por un tiempo, y su esposo finalmente recibió Medicare, el programa de seguro federal para personas mayores y con discapacidades. Pero Powers se quedó sin seguro a partir de 2012, ya que la pareja luchaba, a lo sumo, con $1,500 al mes.
Medicaid no era una opción para ella. Missouri podría haber abierto el programa a más adultos . Pero sin la expansión de ACA, los adultos que no tienen 65 años o más o que no tienen una discapacidad no califican, sin importar qué bajos sean sus ingresos. El programa de Missouri generalmente cubre solo a mujeres embarazadas y niños de familias de bajos ingresos, padres con ingresos de alrededor del 22% del nivel federal de pobreza y personas pobres y ciegas, discapacitadas o mayores de 65 años.
Powers y su esposo ganaban muy poco para que ella calificara para recibir subsidios en el mercado de ACA, por lo que no podía permitirse comprar su propio plan. Y sin seguro, Powers nunca fue al médico para visitas de rutina o exámenes de salud. Dejó de tomar sus medicamentos recetados para la hipertensión y la ansiedad, hasta que ya no pudo prescindir de su medicamento contra la ansiedad, Lexapro.
A principios de 2016, descubrió un lugar para obtener ayuda cuando llevó a su amiga a una clínica de St. Louis para personas sin seguro llamada , donde los servicios cuestan menos de $30.
Tuvo un chequeo completo. El médico encontró un bulto del tamaño de una nuez en su seno derecho, y una mamografía encontró un tumor del tamaño de un grano de arroz en el izquierdo. Un asistente social de la clínica la ayudó a inscribirse en un programa de Medicaid para pacientes con cáncer de seno. Se sometió a cirugía en abril de 2016, luego recibió 35 tratamientos de radiación y tomó medicamentos de seguimiento.
Powers seguía pensando que podría haber descubierto el cáncer antes si solo hubiera tenido seguro. Eso habría significado menos tratamiento y menores costos para los contribuyentes, que de todos modos terminaron pagando la factura. La investigación muestra que el cáncer de seno en su etapa inicial puede costar la mitad de tratamiento que si se detecta en etapas posteriores.
“Incluso si no te importa el costo humano, debería preocuparte el costo económico”, dijo , presidente y CEO de Casa de Salud. “Tratar una enfermedad en su primera etapa siempre será mucho más barato que tratarla en su etapa avanzada”.
Una historia de Illinois
En el vecino Illinois, obtener Medicaid a través de la expansión ayudó a Matt Bednarowicz a evitar una gran deuda médica después de un accidente de motocicleta. Pudo volver a trabajar después de lesionarse mientras entregaba un paquete a mediados de mayo de 2018.
El choque aplastó su pie izquierdo, requiriendo que los médicos insertaran alfileres. Sin Medicaid, se habría enfrentado a miles de dólares en cuentas médicas.
“La deuda habría sido muchísimo mayor”, dijo Bednarowicz, quien ahora tiene 29 años.
Su Medicaid comenzó “justo a tiempo” para cubrir la cirugía, dijo. También le permitió obtener ayuda psiquiátrica para enfrentar su depresión. Más de un año después, puede moverse bien, incluso trotar, y trabaja como cuidador de un adulto mayor.
Tener un seguro ayuda a las personas como Bednarowicz a mantenerse productivas, dijo Riopedre.
“La persona que se enferma no puede trabajar, no puede mantener a su familia, no puede consumir y comprar bienes. Si no están trabajando, no pueden pagar impuestos”, dijo Riopedre. “Es un efecto dominó que, si no frenamos, tendrá repercusiones en todo el país”.
En medio de controversia, futuro incierto para Missouri
A medida que continúa el impulso de la medida electoral, el gobernador de Missouri Mike Parson, creó recientemente un grupo de trabajo para estudiar la expansión de Medicaid a través de una exención que permite a los estados omitir algunos requisitos federales. Su oficina remitió las preguntas al Departamento de Salud y Servicios para Personas Mayores del estado, que a su vez las remitió al Departamento de Servicios Sociales. Rebecca Woelfel, vocera de esa agencia, dijo que el departamento no suele comentar sobre posibles problemas de votación.
Ismael, del Show-Me Institute, dijo que espera que la expansión no suceda. Dijo que el sistema de Medicaid en general es un desperdicio, con resultados que a menudo no justifican completamente el gasto. Dijo que el costo de una expansión dependerá de cómo esté estructurada, pero “podría ser un verdadero destructor de presupuestos”.
El impacto de una expansión en el presupuesto de Missouri sigue sin estar claro. Un análisis realizado en febrero por investigadores de la Universidad de Washington estimó que sería . Pero sus estimaciones varían ampliamente para el primer año dependiendo de la inscripción y otros factores, desde hasta $95 millones en ahorros para el programa Medicaid de Missouri hasta un costo de $42 millones más que no expandirse.
Powers, cuyo esposo murió el año pasado, dijo que ella apoya totalmente la expansión de Medicaid.
Pero pase lo que pase, especialmente ahora que sufre de insuficiencia cardíaca, está agradecida de que no tendrá que preocuparse por no tener seguro nuevamente. A los 66, ya tiene la edad suficiente para tener Medicare.
Ñî¹óåú´«Ã½Ò•îl Health News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF—an independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-care-costs/brechas-profundas-fronteras-estatales-resaltan-la-enorme-disparidad-en-medicaid/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=1005590&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>De hecho, cancelar la ley en su totalidad, como ordenó el juez Reed O’Connor en Fort Worth, Texas, , podría hacer que todo el sistema de atención médica se convirtiera en un caos.
“Borrar una ley que está tan entretejida en el sistema de atención médica va a hacer explotar cada parte del sistema”, dijo Sara Rosenbaum, profesora de derecho de salud en la Escuela de Salud Pública de la Universidad George Washington. “Ha cambiado completamente la forma en la que recibimos atención médica”.
Esta decisión está muy lejos de implementarse. O’Connor aún debe pronunciarse sobre varios otros aspectos de la demanda interpuesta por 18 fiscales generales republicanos y dos gobernadores de ese partido. Y un grupo de procuradores generales estatales demócratas ha prometido apelar la decisión de O’Connor, acción que podría trasladar el caso hacia la Corte Suprema de los Estados Unidos. El tribunal superior ha rechazado dos esfuerzos anteriores, y , por declarar a la ley inconstitucional.
Mientras tanto, las siguientes son cinco formas en las que eliminar ACA podría afectar la atención médica de la mayoría de las personas:
1. Millones podrían directamente perder cobertura
que antes no tenían seguro obtuvieron cobertura entre 2010 y 2017. En parte se debió a que la economía mejoró, pero muchos también pudieron comprar su propia cobertura gracias a los subsidios federales que la ley otorga para solventar parte del costo del seguro. Otras disposiciones de ACA desempeñaron un papel importante, incluida la prohibición de restringir el acceso a la atención de personas con condiciones preexistentes, la expansión del programa de Medicaid a más adultos de bajos ingresos, y permitir que los hijos permanezcan en los planes de salud de sus padres hasta los 26 años.
Si se revirtiera la ley, se detendrían los fondos federales para Medicaid y los subsidios para pagar las primas, y las aseguradoras podrían nuevamente rechazar a personas con problemas de salud, o cobrarles más.
2. Se podrían bloquear cambios fundamentales en el sistema de atención médica
El impacto de eliminar ACA podría sentirse mucho más allá de aquellas personas que son los beneficiarios directos de la ley.
Gail Wilensky, quien dirigió los programas de Medicare y Medicaid bajo el presidente George H.W. Bush dijo que ese cambio “sería muy perjudicial porque gran parte de ACA ha impactado en la forma en que se organiza y brinda la atención médica, y la forma en que se proporciona el seguro”.
Por ejemplo, Rosenbaum dijo que el aumento en la cobertura significó que “de repente se hizo posible que los sistemas de atención médica atendieran, en general, a una población asegurada”.
Anteriormente, muchos hospitales, médicos y otros proveedores de salud dedicaban un tiempo y esfuerzos considerables tratando de ver cómo atender a las personas sin seguro, sin ir a la quiebra.
Después que ACA entró en acción, estos proveedores comenzaron a preocuparse menos por si les pagarían, y el gobierno federal comenzó a presionarlos para que generaran nuevos esfuerzos destinados a mejorar la calidad de la atención.
Estos incluyen medidas que basan algunos pagos federales en los resultados con los pacientes en lugar de cada procedimiento individual, y en estrategias para mejorar la salud en toda la población a través de iniciativas como ampliar la disponibilidad de alimentos saludables, las rutas para bicicletas y la atención preventiva.
Si millones de personas perdieran el seguro, esos proveedores de salud “tendrían que volver a preguntarse cómo pagar sus cuentas”.
3. Se alteraría Medicare y Medicaid dramáticamente
El popular programa de Medicare, que cubre a un estimado de 60 millones de adultos mayores y personas con discapacidades, fue un enfoque importante de ACA.
Anular la ley eliminaría algunos de los beneficios populares que ésta otorga, desde la atención preventiva gratuita hasta el cierre del “período sin cobertura” para medicamentos recetados de Medicare. Este período se refiere a una brecha en la cobertura que previamente exponía a un gran número de beneficiarios a tener que pagar miles de dólares en costos de medicamentos.
ACA también cambió la forma en que Medicare les paga a los hospitales y a servicios de atención ambulatoria y en el hogar. Millones de beneficiarios pertenecen a organizaciones de atención responsable que se crearon bajo la ley de salud, y no está claro cómo se vería afectada su atención.
El mayor cambio en el programa de Medicaid sería frenar la expansión de la cobertura. ACA requirió que los estados calcularan la elegibilidad de Medicaid de manera diferente, cambiando el nivel de ingreso, por lo que todo el trabajo que hicieron los estados para alterar sus sistemas de información tendrían que recalcularse.
4. Habría una amplia gama de programas de salud en riesgo
Cuando se describe a la ley, generalmente se enfoca solo en las disposiciones que protegen al consumidor y en la expansión de Medicaid. Pero ACA incluyó cambios radicales en otras partes del sistema de salud que rara vez se mencionan.
Por ejemplo, creó la primera vía para la aprobación por parte de la Administración de Drogas y Medicamentos (FDA) de copias genéricas de medicamentos biológicos costosos, incorporando la Ley de Innovación y Competencia de Precios Biológicos de 2009. Los medicamentos biológicos son más difíciles de reproducir que otros tipos de medicamentos.
Y la ley incluyó una serie de para ayudar a capacitar a más profesionales de salud que serían necesarios para tratar a los millones de estadounidenses recién asegurados.
Todos esos programas se pondrían en riesgo al invalidar la ley.
5. Incluso la agenda de salud de la administración Trump podría estar comprometida
El presidente Donald Trump ha criticado la ley de salud, pero su Departamento de Salud y Servicios Humanos (HHS) tiene una lista de prioridades que se basa de manera significativa en la existencia continua de ACA.
Por ejemplo, los esfuerzos para abordar la epidemia de opioides, uno de los principales desafíos de salud de la administración, podrían verse seriamente retrasados si la expansión de Medicaid terminara. Medicaid es el para problemas de salud mental y abuso de drogas.
Gran parte de los esfuerzos del presidente para fluyen a través del Centro para la Innovación de Medicare y Medicaid (CMMI), que fue creado por ACA y perdería su autoridad legal si la ley dejara de ser válida.
El corresponsal senior de KHN, Phil Galewitz, colaboró con esta historia.
Ñî¹óåú´«Ã½Ò•îl Health News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF—an independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/courts/5-formas-en-las-que-el-sistema-colapsaria-si-se-eliminara-la-ley-de-salud/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=902799&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Al hacerse cargo de la Cámara de Representantes, es poco probable que los demócratas puedan impulsar muchas iniciativas sobre políticas de salud, ya que los republicanos siguen controlando el Senado y la Casa Blanca. Pero podrán frenar, vetando de manera efectiva, los esfuerzos republicanos por derogar la Ley de Cuidado de Salud Asequible (ACA), por convertir al sistema de atención médica de Medicaid para personas de bajos ingresos en un programa de subvención en bloque y por realizar cambios importantes en Medicare.
Un desarrollo probable es una expansión de Medicaid en varios de los 18 estados que hasta ahora no lo expandieron. Los votantes en dijeron sí a las medidas de la boleta electoral sobre la expansión.
En Montana, los votantes están decidiendo si la expansión existente debe continuar y si los gastos del estado deben cubrirse mediante el aumento de los impuestos al tabaco. En resultados preliminares, los que están en contra superaron en número a los que están a favor.
Medicaid también podría expandirse en Kansas, donde la candidata demócrata a la gobernación, Laura Kelly, derrotó al secretario de estado del Partido Republicano, Kris Kobach. La legislatura de Kansas había aprobado previamente la expansión de Medicaid, pero por el ex gobernador republicano Sam Brownback. Kobach propuesta por ACA.
Y en Maine, en donde los votantes aprobaron la expansión de Medicaid en 2017, pero el gobernador republicano Paul LePage se negó a implementarla, la demócrata Janet Mills resultó ganadora. Mills . LePage no se presentó de nuevo.
El tema del aborto también estuvo en la boleta electoral en varios estados. En Alabama y West Virginia, los votantes aprobaron enmiendas constitucionales estatales que harían más fácil para los estados prohibir el aborto por completo si la Corte Suprema anulara Roe vs Wade. En la otra vereda, votantes de Oregon dijeron no a una medida que habría restringido la financiación pública del aborto y la cobertura de abortos por parte de las aseguradoras.
Los resultados mixtos permitieron que ambas voces del debate sobre el aborto reclamaran la victoria.
“Esta elección es una gran victoria… para todos los que en este país se preocupan por el acceso a la atención médica y el acceso a la salud reproductiva”, dijo Deirdre Schifeling, directora ejecutiva de Planned Parenthood Votes, a periodistas en una conferencia telefónica.
Marjorie Dannenfelser, presidenta del grupo anti aborto Susan B. Anthony List dijo: “Ayer fue una clara victoria para el movimiento pro-vida. Una vez más, el Senado tiene una mayoría pro-vida, una afirmación sonora de la agenda pro-vida del presidente Trump y del pueblo estadounidense, que lo ha visto cumplir una promesa clave al nombrar a dos magistrados destacados de la Corte Suprema”.
En las encuestas a boca de urnas, como en muchos sondeos anteriores en 2018, los votantes dijeron que la atención médica, en particular la protección de las personas con condiciones preexistentes, era su principal problema. Pero al final del día, este tema siguió siendo para los demócratas que para los republicanos.
Los que este año instaron a los demócratas a enfatizar la atención médica se atribuyeron los éxitos para retomar el poder en el Congreso. “La carrera por la Cámara de Representantes fue un referéndum sobre la guerra republicana a la atención médica. Lo sabes, lo sé, y los republicanos que intentaron vergonzosamente cubrir su historial real sobre atención médica y perdieron sus asientos lo saben”, dijo Brad Woodhouse, del grupo de defensa Protect Our Care.
Pero el problema no fue suficiente para salvar a algunos de los demócratas del Senado en los estados en los que el presidente Donald Trump ganó en 2016. La senadora Claire McCaskill (demócrata de Montana) fue derrotada por el fiscal general del Partido Republicano, Josh Hawley, quien es uno de los demandantes en un caso judicial clave que busca declarar inconstitucional a la Ley de Cuidado de Salud Asequible. La senadora Heidi Heitkamp (demócrata de Dakota del Norte) y el senador Joe Donnelly (demócrata de Indiana), quienes también hicieron de la atención de salud un tema de campaña, fueron derrotados.
No obstante, el senador Joe Manchin (demócrata de West Virginia) venció al republicano Patrick Morrisey, el procurador general del estado que también es un demandante en la causa que busca cambiar ACA.
La representante Nancy Pelosi (demócrata de California), líder de los demócratas en la Cámara de Representantes, quien estaría primera en la lista para asumir como vocera, reunidos en Washington, DC para celebrar la victoria, que su grupo haría que la asistencia médica fuera un tema legislativo clave.
“Se trata de frenar el asalto de los republicanos y del líder de la mayoría del Senado, Mitch McConnell, al Medicare, al Medicaid, a la Ley de Cuidado de Salud Asequible, y a la atención médica de 130 millones de estadounidenses que viven con condiciones médicas preexistentes”, enfatizó. Pelosi prometió también que los demócratas ejecutarían “una acción legislativa muy, muy fuerte” para reducir el costo de los medicamentos recetados.
Entre las muchas caras nuevas en la Cámara de Representantes hay al menos una con una experiencia significativa en políticas de salud. La ex Secretaria de Salud y Servicios Sociales, Donna Shalala, quien dirigió el departamento durante los ocho años de la administración Clinton, ganó un asiento abierto en Florida.
Ñî¹óåú´«Ã½Ò•îl Health News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF—an independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/elections/elecciones-resultados-muestran-que-la-salud-es-importante-pero-no-crucial-para-los-votantes/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=889259&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Como la mayoría de las personas en Medicaid, el camionero de Los Ángeles fue asignado a una compañía de seguros privada que coordinaba sus visitas médicas y tratamientos a cambio de recibir una tarifa fija por mes, un acuerdo conocido como atención administrada.
Pero en 2016, cuando la retina de Núñez se dañó por su diabetes, Centene, la mayor aseguradora de Medicaid del país, lo decepcionó. Según una demanda que presentó el hombre de 62 años, después de meses de denegarle tratamiento, retrasos y referencias erróneas, quedó casi ciego de un ojo. Como resultado, perdió su licencia de conducir y el trabajo que le daba de comer a su familia.
“Traicionaron mi confianza”, dijo Núñez, sentado en la mesa de su cocina con sus brazos cruzados.
El debate político actual sobre Medicaid se enfoca en poner a trabajar a los pacientes para que puedan obtener los beneficios del gobierno. Sin embargo, algunos expertos dicen que sería mejor para el país hacerse esta pregunta: las compañías de seguros, que ahora reciben cientos de miles de millones de dinero público, ¿están ganándose sus cheques de Medicaid?
Más de dos tercios de los beneficiarios de Medicaid están inscritos en programas de atención administrada, un tipo de acuerdo público-privado que ha crecido rápidamente desde 2014, impulsado por la afluencia de nuevos beneficiarios luego de la puesta en marcha de la Ley de Cuidado de Salud Asequible (ACA).
Los estados han recurrido con entusiasmo a los servicios de las aseguradoras como una forma de hacer frente a la expansión de Medicaid bajo ACA, que ha sumado 12 millones de personas a la lista de beneficiarios. El 6 de noviembre, los votantes en otros tres estados pueden aprobar medidas que respaldan la expansión. La se ha convertido en el método preferido para ejecutar Medicaid en 38 estados.
Sin embargo, existe de que estos contratistas mejoren la atención al paciente o ahorren dinero al gobierno. Cuando los auditores, los legisladores y los reguladores se molestan en mirar, muchos concluyen que las aseguradoras de Medicaid no toman en cuenta el dinero gastado, brindar la atención necesaria o acceso a una cantidad suficiente de médicos. La supervisión es muy deficiente y los legisladores en varios estados han hecho sonar alarmas a pesar de que continúan pagando dinero.
“No tenemos planes en marcha para el nivel de escrutinio que necesitan”, dijo el doctor Andrew Bindman, ex director de la Agencia federal para la Investigación y Calidad de la Atención Médica y ahora profesor en la Universidad de California-San Francisco. “Este sistema está listo para la obtención de ganancias, y prácticamente no hay penalización por un mal desempeño”.
A cambio de sus tarifas fijas, las aseguradoras privadas distribuyen el tratamiento dentro de una red limitada, lo que en teoría permite una atención más juiciosa y económica. Los estados tienen contratos con los planes de salud como una forma de asegurar cierta previsibilidad en sus presupuestos anuales.
ahora están cubiertos por planes de atención administrada, en comparación con menos de 20 millones de personas en el año 2000. (En Medicaid tradicional, los estados pagan a los médicos y hospitales directamente por cada visita o procedimiento, un enfoque que puede alentar tratamientos excesivos o innecesarios).
Los estados ya canalizan a las aseguradoras de Medicaid. Eso es más de $60 mil millones que hace una década. El gasto de hoy se acerca a lo que el Pentágono otorga anualmente a los contratistas.
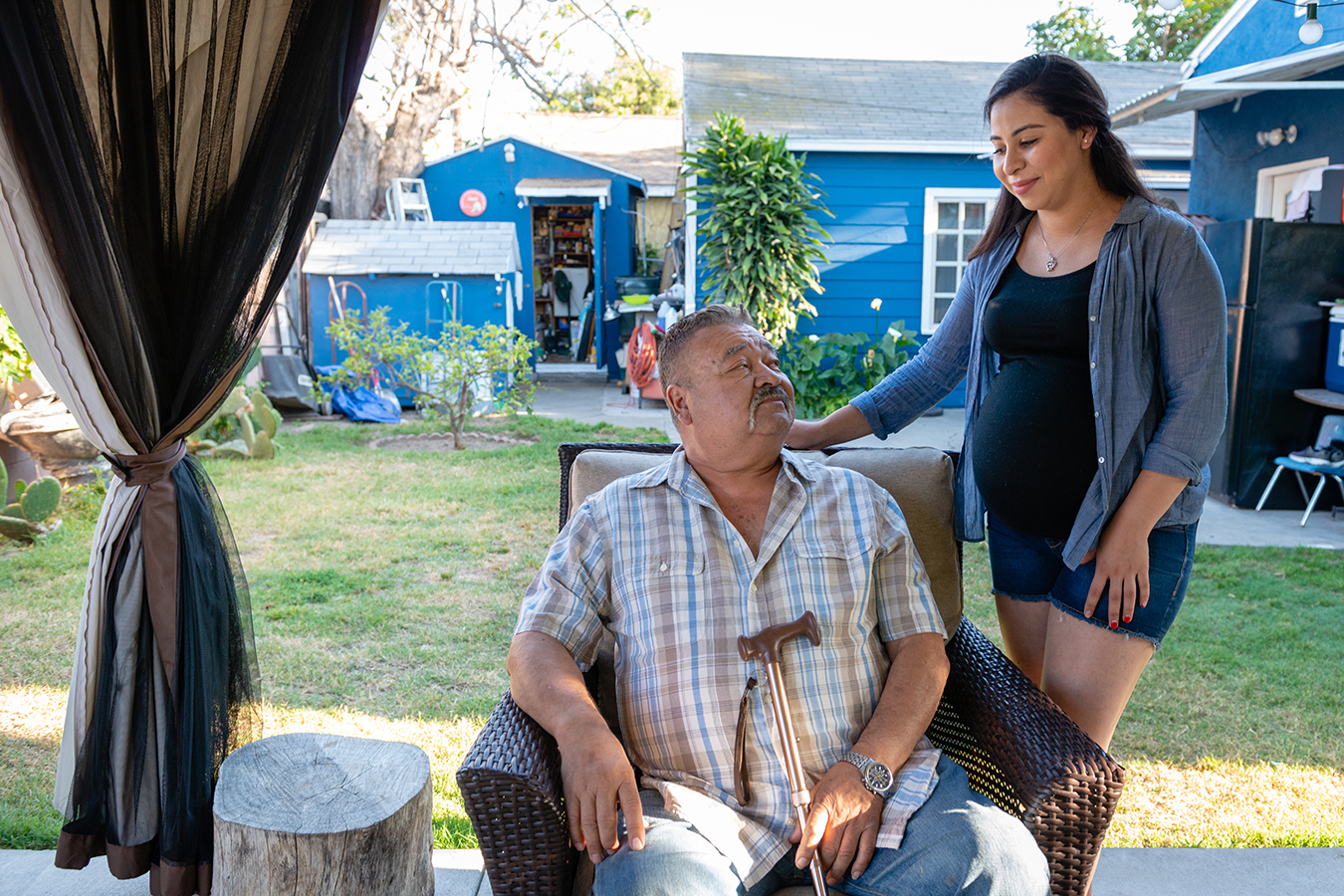
Medicaid es bueno para los negocios: el precio de las acciones de la aseguradora de Núñez, Centene, se ha disparado un 400% desde que ACA amplió la elegibilidad para Medicaid. El año pasado, el director ejecutivo de la compañía recibió $25 millones, el salario más alto para cualquier CEO en la industria de seguros de salud. Según un de Kaiser Health News, en California, el mayor mercado de atención administrada de Medicaid con casi 11 millones de afiliados, Centene y otras aseguradoras obtuvieron $5.4 mil millones en ganancias de 2014 a 2016.
Los planes consiguen quedarse con el dinero que no gastan. Eso significa que las ganancias pueden provenir de una mayor eficiencia, o de escatimar en la atención y asumir pagos excesivos del gobierno.
“Los estados solo le están dando a las aseguradoras las llaves del auto y una tarjeta de gasolina”, dijo Dave Mosley, director gerente de Navigant Consulting y ex director de finanzas del programa de Medicaid de Carolina del Norte. “La mayoría de los estados no han presionado a las aseguradoras por la información necesaria para determinar si hay algún retorno de su inversión”.
Según puntajes de calidad y los reclamos registrados por el gobierno, dos de las aseguradoras más rentables de California, Centene y Anthem, administraron algunos de los planes de Medicaid de peor desempeño en el estado. Los funcionarios de California han estado recuperando miles de millones de dólares de los planes de salud.
Durante casi dos décadas, funcionarios federales han intentado construir una base de datos nacional de Medicaid que rastree la atención médica y los gastos en los estados y las aseguradoras. , se ve obstaculizada por los diferentes métodos de presentación de informes estatales y las denegaciones de algunos planes de salud para entregar los datos que consideran secretos comerciales.
En julio, un informe del inspector general federal acusó a las aseguradoras de Medicaid de ignorar deliberadamente el fraude y los sobrepagos a los médicos porque los costos inflados pueden llevar a tasas más altas en el futuro.
En un conocido en septiembre, la Oficina de Responsabilidad del Gobierno (GAO) reveló que el programa Medicaid de California no puede enviar electrónicamente registros que justifiquen miles de millones de dólares en gastos, lo que obliga a los funcionarios federales a revisar miles de documentos a mano. California dijo que no puede compartir archivos clave electrónicamente porque utiliza 92 sistemas informáticos separados para ejecutar el programa.
“Simplemente no puede ejecutar un programa tan grande cuando no puede decir adónde ha ido el dinero y en dónde está”, dijo Carolyn Yocom, directora de atención médica de la GAO.
En la actualidad, Medicaid consume la mayor parte de los presupuestos estatales en todo el país en casi el 30%, en comparación con menos del 21% hace una década, desplazando los fondos para educación, carreteras y otras prioridades clave.
“En todo caso, nuestros resultados sugieren que el cambio a la atención médica administrada de Medicaid aumentó el gasto de Medicaid”, concluyeron los investigadores de la Oficina de Presupuesto del Congreso y la Universidad de Pennsylvania en 2013, basándose en .
Los funcionarios de la industria insisten en que la atención médica administrada ahorra dinero y mejora la atención. Medicaid Health Plans of America, un grupo comercial de la industria, apunta a un estudio que muestra que los planes de salud a nivel nacional ahorraron al programa de Medicaid $7.1 mil millones en 2016.
Los planes de salud también dicen que pueden ayudar a modernizar el programa, creado hace más de medio siglo, mediante la actualización de la tecnología y la adopción de nuevos enfoques para el manejo de pacientes complejos.
Hacerlo bien tiene grandes implicaciones tanto para los pacientes como para los contribuyentes, pero los resultados en muchos estados no son tranquilizadores.
Los , tanto republicanos como demócratas, criticaron su programa de Medicaid el año pasado por ignorar el mal desempeño de dos aseguradoras, UnitedHealthcare y Centene, incluso cuando el estado otorgó a las compañías nuevos contratos de mil millones de dólares.
En Illinois, los dijeron que el estado no supervisó adecuadamente los $7 mil millones pagados a los planes de Medicaid en 2016, lo que dejó al programa sin poder determinar qué porcentaje de dinero se destinó a la atención médica en lugar de los costos administrativos o las ganancias.
Mientras tanto, la administración Trump ha enviado señales mixtas sobre la supervisión de Medicaid. Seema Verma, administradora de los Centros de Servicios de Medicare y Medicaid, ha promovido una nueva tarjeta de puntaje nacional y se comprometió a aumentar las auditorías dirigidas a los estados y planes de salud.
Nuñez, el camionero que perdió gran parte de su vista, está demandando a una unidad de Centene por negligencia e incumplimiento de contrato. La compañía negó las acusaciones en los documentos judiciales y se negó a hacer más comentarios, citando el litigio pendiente.
Es difícil para él hablar sobre la necesidad de que los beneficiarios de Medicaid trabajen. “Necesito mi salud para trabajar”, dijo. “Y ellos me la quitaron”.
Ñî¹óåú´«Ã½Ò•îl Health News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF—an independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-industry/planes-privados-de-medicaid-reciben-millones-pero-quien-supervisa-el-negocio/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=887331&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>El estudio, publicado en , encontró un aumento de aproximadamente 40% en el número de recetas médicas para medicamentos contra la diabetes en los programas de Medicaid de los 30 estados (incluyendo a Washington, DC) que ampliaron la elegibilidad en 2014 y 2015, en comparación con años anteriores.
Por el contrario, los estados que rechazaron la expansión de Medicaid no vieron un aumento notable.
“Obtener un seguro de Medicaid habría reducido significativamente los gastos de bolsillo de insulina para pacientes que anteriormente no tenían seguro, lo que facilitaría la aceptación del medicamento”, dijo el estudio de Health Affairs.
La diabetes, que se caracteriza por niveles anormalmente altos de azúcar en la sangre, es una enfermedad crónica que requiere atención médica costosa y continua. Más de en el país tienen diabetes o prediabetes, convirtiendo a la enfermedad en uno de los desafíos de salud más grandes.
“A la larga, prevenir las complicaciones de la diabetes no solo salva vidas, sino que mejora la salud pública, y ahorra dinero público”, dijo el doctor Michael Bush, endocrinólogo en Beverly Hills, California, y presidente de la sección de California de la Asociación Estadounidense de Endocrinólogos Clínicos.
Bush y otros expertos dijeron que el estudio de Health Affairs muestra que la expansión de Medicaid puede ayudar a los pacientes a controlar su salud y también a limitar los gastos innecesarios. Un análisis de los Centros para el Control y Prevención de Enfermedades (CDC) citado por el estudio muestra que cada paciente con diabetes que recibe tratamiento para la afección puede llevar a una reducción de $6,394 en los costos de atención médica debido a la menor cantidad de internaciones.
En California, aproximadamente 3.9 millones de personas obtuvieron cobertura cuando el estado amplió la elegibilidad para Medi-Cal, la versión estatal del programa federal de Medicaid. En total, alrededor de 13.5 millones de personas, más de un tercio de los californianos, están inscriptos en Medi-Cal.
Para 2016, alrededor de 12 millones de personas se habían inscrito en Medicaid a nivel nacional como resultado de la expansión, según la Kaiser Family Foundation. La fundación estima que más de 2 millones de personas que viven en estados no participantes habrían calificado para Medicaid si sus estados hubieran elegido la expansión.
“No es particularmente sorprendente que la expansión de Medicaid abriera la puerta para que muchas más personas pudieran obtener recetas y manejar una enfermedad crónica como la diabetes”, dijo Flojaune Cofer, directora de política estatal e investigación en Public Health Advocates, una organización sin fines de lucro con sede en Davis, California, que busca eliminar las desigualdades de salud en California.
Pero Michael Cannon, director de estudios de políticas de salud en el libertario Instituto Cato, dijo que la expansión de Medicaid podría no significar buenas noticias para todos.
Medicaid paga una fracción del precio de lista de un medicamento, lo que lleva a las compañías farmacéuticas a , dijo. Eso, a su vez, podría aumentar los costos de las primas o los gastos de bolsillo para los que tiene un seguro privado.
“Hay que mirar no solo los efectos inmediatos de una política, sino todos sus efectos”, dijo Cannon. “A medida que suban los precios, menos personas podrán pagar los medicamentos para la diabetes”.
El año pasado, casi 900,000 californianos con Medi-Cal tenían diabetes, de acuerdo con cifras estatales.
Uno de ellos es James Warden, de 62 años, un ranchero retirado cerca de Fresno, California, quien dijo que tuvo que dejar de trabajar hace unos años, por una lesión en la espalda.
Warden se inscribió en Medi-Cal en 2016 y fue diagnosticado con diabetes el año pasado luego que tuviera que ir al hospital por una condición urinaria, contó. Sin la cobertura, dijo, no tendría la insulina que su cuerpo necesita.
“Medi-Cal me salvó”, dijo. “No tendría el dinero para poder pagar, o ir al médico o cualquier cosa”.
Los investigadores descubrieron que las personas en grupos con una mayor prevalencia de diabetes antes de que ACA se convirtiera en ley, como las que tienen entre 55 y 59 años, mostraron mayores aumentos en la reposición de sus medicamentos para la diabetes luego de las expansiones de Medicaid.
El precio de la insulina, un medicamento básico para muchos pacientes con diabetes, aumentó casi un 200% entre 2002 y 2013, según el estudio.
Y casi el 40% de los usuarios de insulina que respondieron a la de la American Diabetes Association (ADA) en 2018 informaron que se habían enfrentado a un aumento de precios en el último año. Como resultado, muchos dijeron que tomaban menos medicamento, salteaban dosis o cambiaban a uno más barato.
En los estados que no ampliaron Medicaid después de 2014, como Texas y Florida, el número de recetas de diabetes permaneció relativamente estable, encontró el estudio. En estos estados, las personas con diabetes de bajos ingresos y los que no tienen seguro deben confiar en un “mosaico de opciones” para obtener insulina y otros medicamentos para tratar su enfermedad, según la ADA. Los pacientes pueden necesitar buscar ayuda a través de programas de asistencia a pacientes de compañías farmacéuticas o de la caridad, dijo el grupo.
El estudio también mostró un aumento en las recetas de medicamentos para la diabetes más nuevos y costosos que tienen menos efectos secundarios y la controlan de manera más efectiva. Y hubo un aumento en las recetas de metformina, un medicamento genérico que a menudo se usa como primera línea de tratamiento para los pacientes recién diagnosticados con diabetes tipo 2.
El aumento de las recetas de metformina sugiere que la ley federal de salud también provocó que más personas fueran diagnosticadas, dijeron los autores.
El estudio, realizado por economistas farmacéuticos y de salud de la Universidad del Sur de California, se basó en un análisis de recetas antes y después que comenzaran las expansiones estatales de Medicaid, en 2014. La cantidad de estados que expandió Medicaid ha crecido a .
Las recetas analizadas cubren el período comprendido entre 2008 y 2015. Alrededor del 15% de las farmacias minoristas no compartió su información, y los datos no incluían las recetas de clínicas de salud o recibidas por correo, lo que podría haber llevado a subestimar el efecto total, dijeron los autores.
Bush, el endocrinólogo de Beverly Hills, reconoció que proporcionar medicamentos para la diabetes a pacientes de Medicaid es costoso para los contribuyentes. Pero dijo que es dinero bien gastado.
“Es claramente una enfermedad en la que, si usted se ocupa de ella ahora, puede prevenir complicaciones que ocurren más adelante”, dijo.
Ñî¹óåú´«Ã½Ò•îl Health News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF—an independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/medicaid/expansion-de-medicaid-facilita-el-acceso-de-los-mas-pobres-a-drogas-anti-diabetes/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=864332&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Muy poco probable en el corto plazo, dicen analistas políticos estatales.
Han pasado tres años desde que la Legislatura de Florida debatiera por última vez, y rechazara abrumadoramente, la expansión de Medicaid bajo la Ley de Cuidado de Salud Asequible (ACA).
Los republicanos -que han controlado la oficina del gobernador y ambas cámaras legislativas casi todos los años de las últimas dos décadas- no han mostrado interés desde entonces en aplicar la política que permitiría que unas 600,000 personas accedieran al programa de salud federal, gerenciado por los estados, para los más pobres.
Aunque se espera que los demócratas ganen escaños de la Cámara de Representantes en las elecciones de medio término en noviembre, es poco probable que puedan capturar lo suficiente como para marcar la diferencia. Eso es especialmente cierto en la Cámara, en donde los republicanos tienen una mayoría de 76-41, con tres escaños vacantes. Seis miembros del partido .
“No veo que la expansión de Medicaid tenga muchas posibilidades”, dijo Carol Weissert, directora de educación cívica y ciencias políticas de la Universidad Estatal de Florida. “Es la realidad política, y no veo un gran impulso en todo el estado”.
Aunque la atención de salud suele ser un gran problema en un estado en donde viven muchos retirados, las leyes sobre armas y la educación pueden afectar a los votantes este otoño después de la masacre de febrero en Marjory Stoneman Douglas High School en Parkland, Florida, donde murieron 17 personas.
Susan MacManus, profesora de ciencias políticas emérita de la Universidad del Sur de la Florida en Tampa, dijo que una “posibilidad remota” para las perspectivas de las elecciones de otoño de los demócratas es un porcentaje creciente de votantes más jóvenes. Tienden a ser más partidarios de expandir Medicaid, aseguró.
Aunque el día de las elecciones aún está a tres meses de distancia, es poco probable que los que proponen la expansión repitan lo que sucedió en la elección de la Cámara de Delegados de Virginia en noviembre pasado, dijo Weissert. Los demócratas capturaron y obtuvieron un voto extra que les permitió tener el control de la asamblea.
Esa conmoción ayudó a o de unirse a los demócratas para impulsar la expansión de Medicaid a través de una legislatura que la había rechazado incondicionalmente durante cuatro años. Muchos legisladores demócratas nuevos hicieron campaña sobre este tema y otras medidas que harían que la atención médica sea más accesible.
Se espera que alrededor de 400,000 personas en Virginia obtengan cobertura gracias a la expansión.
Florida es uno de los 17 estados que no han expandido Medicaid desde 2014, y solo Texas tiene más residentes que podrían beneficiarse. Una expansión reduciría la tasa de no asegurados de Florida del , según el Urban Institute, entidad no partidista.
Los líderes republicanos en Florida han citado varias razones para oponerse a este paso. Dicen que el estado no puede pagarlo. Afirman que Florida no puede confiar en que el gobierno federal pague por lo menos el 90% de los costos para los nuevos elegibles. También argumentan que la cobertura de Medicaid no debe ser para adultos sin discapacidades porque el estado se esfuerza por cubrir a los niños, las mujeres embarazadas y las personas con discapacidades.
Al analizar el tema en las contiendas para gobernador, la buena noticia para los que están a favor de la expansión es que el gobernador Rick Scott, un republicano que se opuso a la ley de salud, deja el cargo.
Scott se está postulando para el Senado de Estados Unidos contra el demócrata Bill Nelson.
Mientras los principales candidatos demócratas apoyan la expansión de Medicaid, los principales candidatos republicanos, incluido el comisionado estatal de agricultura, Adam Putnam, y el representante de los Estados Unidos, Ron DeSantis, están firmemente en contra. La elección primaria del estado es el 28 de agosto.
Pero si un demócrata pudiera obtener la gobernación, al menos les daría a los defensores de Medicaid cierta influencia en la negociación, dijo MacManus.
“Un gobernador demócrata podría tener cierta influencia en la legislatura en el futuro”, agregó.
Gregory Koger, profesor de ciencias políticas en la Universidad de Miami, dijo que al partido que no controla la Casa Blanca le va bien en las elecciones de mitad de período y espera que los demócratas de Florida se beneficien. Las bajas calificaciones de aprobación del presidente Donald Trump, agregó, también deberían ayudar.
Aunque las probabilidades son largas, dijo, el fracaso de los republicanos por derogar la ley de salud el año pasado en el Congreso podría influenciar a algunos republicanos en la legislatura estatal para votar por la expansión, particularmente si el plan incluye un requisito de trabajo para aquellos que obtienen cobertura.
“Eso podría darles cobertura política a los republicanos”, dijo Koger.
Los votantes de Florida que buscan la expansión no podrán seguir la iniciativa de Maine, un referéndum sobre Medicaid, hasta al menos 2020.
El exitoso referéndum electoral de Maine en 2017 despertó el interés en otros estados, como Utah, Idaho y Nebraska, donde se espera que los votantes voten sobre la expansión en el otoño.
Ñî¹óåú´«Ã½Ò•îl Health News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF—an independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/medicaid/florida-elecciones-de-noviembre-y-la-expansion-de-medicaid/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=861263&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Durante tres décadas, han trabajado para un plan de atención administrada de Medicaid, Community Health Group, atendiendo a casi 300,000 pacientes pobres y discapacitados en el condado de San Diego bajo un contrato estatal financiado en su totalidad por contribuyentes. Han obtenido en atención del paciente.
Y en el proceso, han ganado millones de dólares.
Juntos, Díaz y García ganaron $1.1 millones en 2016 y recibieron más de $5 millones desde 2012, según las declaraciones de impuestos y los datos de su compañía. La compensación de Díaz como CEO superó el salario de varios colegas en planes más grandes en 2016.
García, casado con Díaz desde 1997, es un consultor externo que se desempeña como jefe de operaciones (COO). Su plan de salud, con $1,200 millones en ingresos anuales, tuvo un margen de ganancia del 19% en 2016, el más alto de cualquier aseguradora de Medicaid en California y más de seis veces el promedio de la industria.
“Esto no es solo un conflicto de intereses sino atroces sobrepagos”, dijo Frank Glassner, director ejecutivo de Veritas Executive Compensation Consultants en San Francisco, luego de enterarse de los pagos por un reportero y de revisar las declaraciones de impuestos. “Es el plan de familiares y amigos”.
La situación en este plan de salud de tamaño mediano plantea preguntas más amplias sobre la supervisión del gobierno, ya que los estados otorgan miles de millones de dólares en dinero público a los planes privados para cubrir a los pacientes de Medicaid, el programa de seguro federal-estatal para los más pobres.
Cada vez hay más pruebas de que la rápida expansión de Medicaid bajo la Ley de Cuidado de Salud Asequible (ACA) ha superado con creces la capacidad del gobierno de monitorear el dinero de los contribuyentes que se entrega a las aseguradoras. En California, por ejemplo, algunos planes de salud han obtenido beneficios desmesurados, por lo que el estado ahora está tratando de recuperar miles de millones en pagos excesivos, según halló una investigación reciente de Kaiser Health News (KHN).
La inscripción a Medicaid se ha disparado a 74 millones de estadounidenses, de los 58 millones que eran antes de la implementación de ACA. Alrededor del 75% de los beneficiarios están asignados a planes como Community Health Group, que reciben una tarifa mensual fija por persona para manejar su atención médica.
Cada vez más, los estados han adoptado la atención administrada con la esperanza de controlar los costos de Medicaid. Las aseguradoras podrían ver un mayor crecimiento a medida que la administración Trump y el Congreso tratan de reducir el gasto federal en Medicaid y trasladar una mayor carga fiscal a los estados.
Estos contratos de atención administrada pueden ser muy lucrativos para las empresas involucradas y para sus ejecutivos, como Díaz y García. El dinero que sobra después de gastar en atención médica y administración es ganancia o, si el plan es sin fines de lucro, “excedente”.
Los auditores federales han advertido durante años sobre la laxitud en la supervisión del dinero de Medicaid, una tarea que principalmente recae en los estados. Un encontró que mientras la atención administrada ha crecido en importancia, los estados se han retrasado en la recopilación de datos esenciales de estos planes.
Solo en el último año, auditores y consultores del gobierno criticaron a Illinois, y por la mala supervisión de las aseguradoras de Medicaid. Los dijeron que el estado no monitoreó apropiadamente $7.1 mil millones pagados a los planes de Medicaid en el año fiscal 2016, dejando al programa incapaz de determinar qué porcentaje de dinero se destinó a atención médica en lugar de costos administrativos o ganancias.
Un examen de Community Health Group en California apunta a fallas sistémicas en la supervisión.
Por ejemplo, los funcionarios de California dijeron que no examinan las declaraciones públicas de impuestos de las compañías. Como organización sin fines de lucro de bienestar social, Community Health no paga impuestos, pero se requiere presentar declaraciones con el gobierno federal, conocidas como , que brindan información básica sobre operaciones y finanzas.
En una revisión de las declaraciones recientes de Community Health, KHN descubrió que la compañía negó falsamente, en los formularios de 2015 y 2016, que estaba haciendo negocios con un miembro de la familia.
En respuesta, la aseguradora dijo inmediatamente que se trataba de un error y que estaba corrigiendo las declaraciones para reflejar su relación con García. La compañía había revelado el vínculo en años anteriores.
En un comunicado, la agencia de Medicaid de California dijo que las aseguradoras pueden establecer sus propias políticas de conflicto de intereses. Cuando se le preguntó específicamente sobre Community Health Group, remitió más preguntas al plan de salud.
De la misma manera, los principales reguladores de seguros del estado en el Departamento de Atención Médica Administrada dijeron en un comunicado que las aseguradoras no están obligadas a presentar información sobre la compensación de los ejecutivos y que el estado no establece normas para eso. Sí revisan el pago de contratistas externos.
Hace poco, Díaz y García, sentados juntos en la oficina del CEO, dijeron que estaban orgullosos de su largo historial de ayuda a las personas desfavorecidas. La pareja insiste en que no hay nada de malo en mezclar trabajo y familia.
Díaz, de 56 años, dijo que su esposo no reporta a ella, sino a un colega, el CEO asociado, y que el papel del asesor fue aprobado por la junta del plan de salud. “No siento que para mí sea un conflicto de intereses porque [García] ya estaba aquí muchos años antes de que nos casáramos, así que nos acostumbramos a una relación de trabajo”, dijo.
García, de 66 años, se desempeñó como jefe de operaciones de la empresa durante aproximadamente 15 años y luego cambió a consultor en 2011 [conservando su rol de COO], lo que finalmente elevó su salario. Dijo que la pareja nunca ha intentado ocultar su relación personal al estado o cualquier otra persona.
“Entiendo que desde afuera alguien podría decir ‘Oh mi Dios’. Eso es un conflicto. ‘Pero no lo es. Es irrelevante que yo sea su esposo”, dijo García. “No veo cómo es un mal uso de los fondos públicos. El gasto para un jefe de operaciones se haría sin importar quién fuera, y mi compensación es justa”.
Su compensación total alcanzó $487,386 en 2016, según la aseguradora. De 2012 a 2016, el plan de salud le pagó un total de $2.3 millones.
Bajo su , a García se le paga $275 por hora y puede ganar hasta $572,000 anuales, según documentos obtenidos por KHN a través de una solicitud de registros públicos. El plan de salud había solicitado que la información se mantuviera confidencial, pero el estado la divulgó.
En septiembre, los reguladores del departamento de atención administrada le preguntaron a Community Health Group cómo se determinó el salario de García. La compañía presentó un rango de pago para los directores de operaciones que, según dijo, provenía de encuestas de la industria.
Community Health dijo que escogió la cifra máxima en el rango, $442,863, para reflejar los “muchos años de experiencia de García en operaciones de planes de salud”. Luego aumentó su margen de pago en un 30% porque dijo que García no recibe beneficios. El plan llamó a su salario actual, que en 2016 cayó por debajo del máximo permitido, “justo y competitivo”.
Un portavoz de la agencia dijo que el estado había cerrado la revisión del tema.
A principios de 2012, la aseguradora contrató a un nuevo ejecutivo como COO, pero se fue al año siguiente. García permaneció como consultor durante ese tiempo en aproximadamente $400,000 anuales, y luego reasumió sus deberes de COO. Su acuerdo de consultoría actual se extiende hasta 2021.
“No queremos perder a José. Él tiene una enorme cantidad de conocimiento “, dijo Albert Vitela, un detective retirado de la policía de San Diego que es el cofundador y presidente del plan.
En cuanto a Díaz, recibió $2.8 millones en sueldos, beneficios y otras compensaciones durante los cinco años que finalizaron en 2016. Su salario de $604,502 en 2016 superó al del CEO de Inland Empire Health Plan en el sur de California, que tiene cuatro veces el número de inscriptos.
El año pasado, examinaron la compensación de los 133 ejecutivos mejor pagados en organizaciones de atención administrada en siete estados, enfocados en planes de salud que obtienen más de la mitad de sus ingresos de Medicaid.
Para 2015, los altos ejecutivos ganaron $314,278, en promedio, más del doble de lo que ganan los directores estatales de Medicaid, según el informe. Los auditores no encontraron diferencias importantes en el pago entre los planes de Medicaid con y sin fines de lucro.
En Community Health Group, la compensación ejecutiva ha aumentado a medida que registró ganancias considerables.
Los funcionarios estatales aumentaron las tarifas pagadas a los planes de Medicaid anticipándose a la implementación de ACA en 2014, pero los costos para los pacientes recién asegurados no fueron tan altos como se había pronosticado. Después de la investigación de KHN sobre los beneficios de las aseguradoras, publicada en noviembre, la directora de Medicaid de California, Jennifer Kent, prometió recuperar miles de millones de dólares en pagos excesivos de las aseguradoras en los próximos meses.
De 2014 a 2016, Community Health Group registró ganancias de $344.2 millones, según los datos estatales obtenidos y analizados por KHN. Díaz dijo que su aseguradora espera devolver más de $100 millones al programa de Medicaid.
Robert Stern, experto en ética del gobierno y ex asesor general de la Comisión de Prácticas Políticas Justas de California, acogió con satisfacción el escrutinio de las ganancias de Medicaid. Pero dijo que las prácticas comerciales en Community Health Group sugieren que hay mucho más por hacer.
“El dinero del contribuyente debe gastarse de la forma más sensata posible”, dijo Stern. “No es su dinero. Es nuestro dinero”.
Ñî¹óåú´«Ã½Ò•îl Health News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF—an independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/health-industry/matrimonio-gana-millones-a-costa-de-medicaid/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=817035&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>Esta decisión marcaría un giro importante en la política federal. La administración del presidente Barack Obama dictaminó en repetidas ocasiones que los requisitos de trabajo eran inconsistentes con la misión del Medicaid de proporcionar asistencia médica a personas de bajos ingresos.
El anuncio lo realizó Seema Verma, directora de los Centros de Servicios de Medicare y Medicaid (CMS, por sus siglas en inglés), quien se dirigió a través de un video a los directores estatales del Medicaid durante una reunión. En un lanzado antes del discurso, se explicó que esta decisión es parte de un plan para que los estados tengan más flexibilidad para modificar sus programas locales del Medicaid.
“La idea de que un programa diseñado para nuestros ciudadanos más vulnerables deba usarse como un vehículo para servir a los adultos sanos en edad de trabajar no tiene sentido, pero la administración anterior luchó contra las reformas impulsadas por los estados que habrían permitido que el Medicaid evolucionara”, dijo Verma en una copia de sus comentarios publicados momentos antes de que hablara.
“Para las personas que viven con discapacidades, los CMS siempre han creído que un trabajo acorde es esencial para su autosuficiencia económica, la autoestima, el bienestar y la mejora de su salud”, dijo. “¿Por qué no creer lo mismo para los beneficiarios del Medicaid en edad de trabajar y sanos?”.
La audiencia recibió el anuncio con frialdad, ninguno de los cerca de 1,000 presentes aplaudió con fervor.
Ocho estados -Arizona, Arkansas, Indiana, Kentucky, New Hampshire, Maine, Utah y Wisconsin- han enviado solicitudes a los CMS para que se les permita exigir a las personas bajo Medicaid que trabajen o presten servicios a la comunidad.
La regla variaría de acuerdo al estado. Arizona, por ejemplo, requiere que los que aplican al Medicaid estén trabajando, buscando trabajo, o asistiendo a escuelas o entrenamiento de trabajos al menos 20 horas a la semana. En New Hampshire, el o cumplir con horas de entrenamiento, irá aumentando de acuerdo al tiempo que el beneficiario ha estado bajo el Medicaid.
El comunicado no indicó cuándo Verma se pronunciaría sobre las solicitudes pendientes, pero un funcionario de los CMS dijo que probablemente sería antes de fin de año.
Sin embargo, estudios demuestran que la gran mayoría de las personas que reciben Medicaid ya están trabajando, buscando empleo, yendo a la escuela o cuidando a un familiar.
Alrededor del 59% de los adultos sin discapacidades menores de 65 años bajo el Medicaid , según un análisis de la Kaiser Family Foundation. (Kaiser Health News es un programa editorialmente independiente de la fundación).
Verma enfatizó el compromiso de la agencia de considerar propuestas que darían a los estados más flexibilidad para poner a prueba los esfuerzos para sacar a los beneficiarios de la pobreza.
“Todos los estadounidenses merecen la dignidad y el respeto de tener altas expectativas, y como funcionarios públicos debemos ofrecer programas que despierten la esperanza y le digan a cada beneficiario que creemos en su potencial”, dijo Verma.
Más de se han sumado al Medicaid desde 2013, principalmente porque 31 estados ampliaron la elegibilidad para el programa, siguiendo la línea del Obamacare.
Los estados y el gobierno federal se dividen los costos del programa Medicaid, que suman , para cubrir a 74 millones de personas. Los estados pueden establecer beneficios y reglas de elegibilidad dentro de amplias pautas federales.
Desde la década de 1990, el gobierno federal ha permitido cada vez más a los estados que renuncien temporalmente a las reglas que rigen el Medicaid para que puedan experimentar cómo administran el programa. Los estados han usado esas opciones para esfuerzos tales como agregar primas mensuales o personalizar su expansión del Medicaid según la Ley de Cuidado de Salud Asequible (ACA) de 2010.
Dos requisitos a largo plazo de estas exenciones son que no aumenten los costos federales y que se mejore la cobertura de salud de los más pobres.
Los CMS dijeron el martes que ampliar el acceso ya no es un objetivo clave de las exenciones federales del Medicaid. Esta declaración representa un cambio filosófico en el programa que abriría la puerta para aprobar requisitos de trabajo que, reconocen los mismos estados, reduciría el número de personas inscriptas.
“Esto me indica que la agencia se está preparando para negar un objetivo central de la ley federal y, en cambio, tratar de lograr exactamente lo que la ley no permite, es decir, una reducción en el nivel de asistencia disponible para los estadounidenses más pobres y médicamente más vulnerables”, opinó Sara Rosenbaum, profesora de derecho y políticas de salud en la Universidad George Washington, en Washington, DC
Ya se esperaba este anuncio de Verma. Antes de ser nombrada como titular de los CMS, fue consultora de atención médica y ayudó a los programas del Medicaid de Indiana y Kentucky a redactar sus solicitudes de exención, incluidos los requisitos de trabajo. Para evitar un conflicto, los CMS aclararon que Verma no participará en las decisiones sobre esos dos estados.
La decisión de apoyar los requisitos laborales probablemente terminará en una batalla judicial, dijo Jane Perkins, directora legal del Programa Nacional de Ley de Salud, un grupo de defensa. Perkins dijo que los CMS tienen poder para permitir que los estados experimenten con el programa del Medicaid, pero no restringiendo la elegibilidad.
“Esto es realmente un cambio, con los CMS diciéndoles a los estados: ‘vengan a decirnos lo que quieren hacer y si quieren recortar el programa, les daremos el visto bueno'”, dijo Perkins. “Eso es inconsistente con la intención del Congreso sobre las exenciones del Medicaid”.
El video de Verma dirigido a la Asociación Nacional de Directores del Medicaid marca una de sus pocas apariciones públicas desde que asumió el cargo. A pesar de supervisar tanto al Medicaid como al Medicare, programas que impactan a más de 120 millones de estadounidenses, ha concedido pocas entrevistas o discursos públicos.
Los gobernadores republicanos defienden los requisitos de trabajo, diciendo que tal mandato proporcionará “dignidad” a los afiliados y los estimulará a no contar con el programa de derechos del gobierno.
“Este programa ofrece oportunidades para que las personas tomen el control de sus vidas”, dijo el gobernador de Kentucky el republicano Matt Bevin, al revisar su propuesta de requisitos de trabajo en julio.
Quienes se oponen a los requisitos de trabajo afirman que muchos inscriptos en el Medicaid ya trabajan y que un mandato es contraproducente. Negar a las personas el acceso a la atención médica podría evitar que se mantengan saludables y que puedan conseguir empleo, argumentan.
El discurso de Verma ocurrió después que los CMS anunciaran el lunes que agilizarían el proceso, a menudo arduo, para obtener . Ofreció acelerar algunas solicitudes y dijo que permitiría a los estados obtener exenciones de hasta 10 años, cinco años más de lo que actualmente se permite.
Verma también dijo que el gobierno federal dará a conocer información que muestran los resultados del Medicaid, pero no dio detalles sobre qué medidas se evaluarían.
La mayoría de los inscriptos en el Medicaid se encuentran en planes privados de atención administrada, que son evaluados cada año por los estados, analizando todo: desde las tasas de vacunación para niños hasta las tasas de detección del cáncer para adultos.
Ñî¹óåú´«Ã½Ò•îl Health News is a national newsroom that produces in-depth journalism about health issues and is one of the core operating programs at KFF—an independent source of health policy research, polling, and journalism. Learn more about .This <a target="_blank" href="/es/medicaid/estados-podrian-imponer-el-requisito-de-estar-trabajando-para-tener-medicaid/">article</a> first appeared on <a target="_blank" href="">KFF Health News</a> and is republished here under a <a target="_blank" href=" Commons Attribution-NonCommercial-NoDerivatives 4.0 International License</a>.<img src="/wp-content/uploads/sites/8/2023/04/kffhealthnews-icon.png?w=150" style="width:1em;height:1em;margin-left:10px;">
<img id="republication-tracker-tool-source" src="/?republication-pixel=true&post=788465&ga4=G-J74WWTKFM0" style="width:1px;height:1px;">]]>